市立札幌病院公式ホームページ > 診療科・部門 > 診療科 > 脳神経外科
ここから本文です。
更新日:2026年4月28日
脳神経外科
脳神経外科について
当科は、脳・脊髄疾患の中でも外科的治療の適応となる疾患の診療を担っています。北海道における最先端医療を提供する役目を担い、脳血管障害、脳腫瘍、脊椎脊髄疾患の紹介を多数受け付けています。特に治療困難な脳血管障害、頭蓋底疾患に関しては、多くの経験があり、患者さんの希望に沿った医療を実践しております。また、てんかんに対しても薬物治療、外科治療まで行うことができます。救急医療においては、外傷専門医が時間のロスなく対応しています。札幌には多くの脳神経外科がありますが、最先端医療の提供、救急医療、医療連携を適切に行っていくことを重視しております。
基本方針
安全で質の高い医療を実践し、患者さんや地域に信頼される医療を提供していきます。
こんな症状、疾患を診ています
脳は、全身の司令塔であり人間にとって最も重要な臓器の1つです。その脳が損傷を受けると、障害部位に対応したさまざまな症状が出現します。代表的な神経症状として、運動障害、痺れや痛みなどの感覚障害、言語障害、視野・眼球運動障害、めまい・耳鳴り、意識障害などが知られていますが、具体的には〈1〉半身の動きが急に悪くなる、歩けなくなる〈2〉半身の感覚が鈍くなる〈3〉突然ろれつが回らなくなる、言葉が出にくくなる〈4〉物が見えにくい、二重に見える、視野が狭い〈5〉意識がなくなる――などがあります。
脳は損傷を受けると、元の状態に戻るのは非常に難しい臓器です。したがって、早期発見・早期治療、ひいては予防的治療がきわめて大切になりますので、早めに受診して、適切な治療法をみつけていくことが重要です。当科が対象とする疾患は、脳血管障害、脳腫瘍、てんかん・機能的外科、頭部外傷、脊椎・脊髄疾患など多岐にわたり、脳脊髄疾患全般にわたり対応しています。脳外科対象疾患でない場合には適切な専門科を紹介しますのでご相談ください。
| 脳卒中 | 脳出血、脳梗塞、一過性脳虚血発作、頚部内頚動脈狭窄症、クモ膜下出血、未破裂脳動脈瘤、脳動静脈奇形、硬膜動静脈ろう、もやもや病など |
|---|---|
| 脳腫瘍 | 下垂体腫瘍、髄膜腫、神経膠腫、神経鞘腫、転移性脳腫瘍など |
| 脊髄・脊椎疾患 | 脊髄腫瘍、変形性頸椎症、椎間板ヘルニア、後縦靭帯骨化症など |
| 頭部外傷 | 慢性硬膜下血腫、急性硬膜外下血腫、急性硬膜下血腫、脳挫傷など |
| 機能的神経疾患 | 三叉神経痛、顔面けいれん、舌咽神経痛、痙性斜頸などの神経血管圧迫症候群 |
| 先天性奇形 | 水頭症、髄膜瘤など |
| その他 | 正常圧水頭症など |
代表的な疾患
未破裂脳動脈瘤クリッピング術
脳動脈瘤とは、動脈壁の薄い部分(動脈が枝分かれするまたの部分など)に血流や血圧、加齢などの要因が加わって徐々に膨らんでできた“こぶ(瘤)”です。脳動脈瘤が発生する原因はいまだに明らかではありません。脳動脈瘤がもっとも問題となるのは、破裂すると恐ろしいくも膜下出血になるということです。治療の目的は、脳動脈瘤が破裂し出血するのを防止することおよび更に増大することにより様々な脳神経の症状の悪化を予防することです。血圧をコントロールしても破裂や増大を完全に予防することはできず、有効な内科的治療はありません。根治的な治療法としては、開頭手術と血管内手術(塞栓術)の二つの方法に分けられます。それぞれ長所・短所がありますが、患者様の年齢、全身状態、動脈瘤の性状などを考慮し、どのような治療法が最良かを十分検討し、最終的には患者様自身に治療法を選択して頂くことになります。
治療の必要性は動脈瘤の位置、大きさ形状、家族歴、患者様の年齢などを総合的に判断し決定します。一般的には5mm以上の動脈瘤が治療の対象になります。また、多発性のもの、形状がいびつなもの、形状変化や増大傾向にあるもの、くも膜下出血の治療歴のある御家族がいる場合などは、5mmに満たなくてもくも膜下出血の発症予防を目的とした治療を考慮する場合があります。
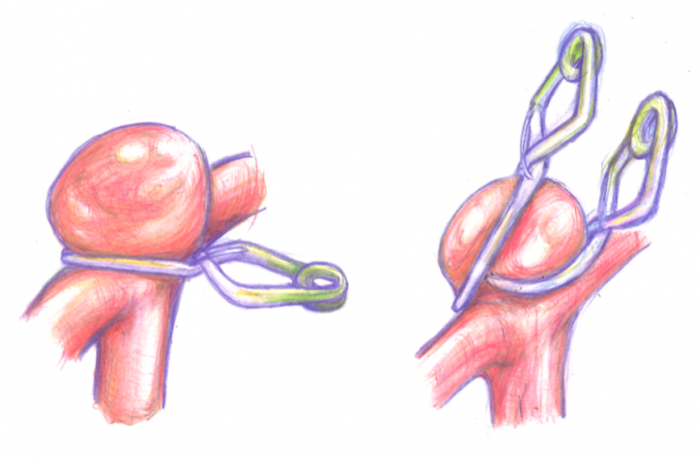
脳動脈瘤に対するクリッピング術
脳動静脈奇形摘出術
脳動静脈奇形という病気は脳の中で異常な動脈と静脈が毛細血管を介さずに直接つながっている状態の奇形です。胎児期(胎生約3週)に血管は動脈、毛細管、静脈に分かれますが、脳動静脈奇形はこの時期に発生する先天性異常です。しかし、動静脈奇形は遺伝する病気ではありません。動脈と静脈が直接つながっているため動静脈奇形の部分では血液が異常に早く流れています。また正常血管に比べて壁が弱い部分があり、脳出血、くも膜下出血を生じ、そのために死亡したり、重い後遺症を生じることがあります。てんかん発作、あるいは偶然に見つかることがあります。動静脈奇形を治療せず放置すれば毎年2-3%前後の確率で頭蓋内出血を生じると考えられています。具体的に患者さんの動静脈奇形がいつ破裂するかの予測は、現在の医学水準では不可能です。しかし、10~20年という単位で考えると動静脈奇形が出血し死亡したり、重い後遺症をもたらす可能性は高いと考えられます。
治療は出血を防止し、症状の進展を防止することです。これには、開頭して直接病気の本体の動静脈奇形を摘出する方法が望ましいです。また、開頭による動静脈奇形摘出に先だって極めて細い動脈カテーテルを動静脈奇形に流入する動脈に入れ、人工的な塞栓物質を注入して動静脈奇形に流入する血流を減少させる場合もあります(血管内外科:別に説明いたします)。この血管内外科治療により動静脈奇形摘出術をより安全に行うことができます。
もやもや病
脳を栄養する動脈は、両側の内頚動脈という脳血管の終末部が徐々に狭窄してしまいます。この閉塞原因は現時点では完全には解明されていませんが、日本人を中心にアジア人に多い疾患であり、原因遺伝子なども解明されつつあります。内頚動脈終末部が狭窄・閉塞すると脳の血流を補うため側副血行ができます。頭蓋底動脈よりの側副血行がもやもやとした状態に見えるため、もやもや病という病名がついています。こうして脳を栄養する動脈が閉塞していくと脳虚血発作さらに多発脳梗塞に陥ってしまいます。脳梗塞をおこすもやもや病は子供や若年者に好発します。また、脳出血を生じる場合もあり、こうした脳出血をおこすもやもや病は成人に好発します。このような脳卒中の再発を予防する事が、この治療の目的です。手術治療は、血行再建により脳梗塞の進展を防止あるいは脳出血の可能性を減少させることです。
血行再建の方法としては直接、頭皮を栄養している浅側頭動脈と脳の表面を走る中大脳動脈の分枝と直接吻合する直接血行再建術と EMS という側頭筋を脳表に接触させる間接血行再建術を同時に行う複合血行再建を行います。

もやもや病に対する STA-MCA bypass 術
脳腫瘍
髄膜腫、下垂体腫瘍、聴神経腫瘍(前庭神経鞘腫)、神経膠腫(グリオーマ)、転移性脳腫瘍などがあります。良性脳腫瘍の外科的治療は、手術で脳神経機能を悪化させることなく最大限に摘出することです。これを実現するために当科では術中電気生理学的神経モニタリング、ナビゲーションシステム、神経内視鏡、エコーなどの手術支援システムを使用して手術に臨んでいます。悪性腫瘍には原発性と転移性の腫瘍があります。放射線治療科をはじめてとして他診療科と協力し、手術に加えて放射線治療や化学療法を組み合わせて最適な治療を行います。
術中ナビゲーションシステム
下垂体腫瘍
下垂体は、体の働きを調節するさまざまなホルモンを産生する内分泌器官で、鼻の奥に存在します。ホルモン機能に異常をきたすと全身のさまざまな臓器に影響を及ぼします。また部位的に視機能をつかさどる神経に近いため、視野が狭くなる、視力が低下する、物が二重に見えるなどの眼の症状が出現します。このように、眼科や耳鼻科、内分泌科などの内科と関連性の高い病気であり各科と連携して治療にあたっています。
手術は、ナビゲーションを用いた顕微鏡手術を基本とし、神経内視鏡も使用しています。顕微鏡と内視鏡それぞれの利点を生かした神経内視鏡支援顕微鏡手術を行い、より一層の安全・確実・低侵襲化を目指しています。術後、髄液漏で再手術となった例はなく、腰椎ドレナージを行った症例もありません。GH産生下垂体腺腫(先端巨大症)では、Knops分類のグレード0~3の伸展度の腫瘍、つまり内頸動脈を巻き込んでいなければ摘出術のみで全例が成長ホルモンは正常化しています。
鼻の穴から侵入し蝶形骨洞を経由して腫瘍に到達します。大きな腫瘍では両側の鼻孔を使う場合があります。小児など極度に鼻の穴が小さい場合は上口唇の裏を切って侵入することがありますが、ほとんどが経鼻的に行います。
脳血管内治療
脳血管内治療とは脳の病気に対して、カテーテルという細い管を使って血管の中から治療する方法です。足の付け根や肘の内側の血管などからカテーテルを挿入し、脳や頚部の血管まで進めます。使用するカテーテルは直径2-3mm程のものから、さらに細い直径0.5mm程度のマイクロカテーテルを病気のある部位まで進めていき治療します。外科手術と比べると歴史が浅く新しい分野ですが、デバイスの改良や新しい機材が続々登場し、ここ数年で最も進歩した分野の一つです。脳血管内治療の最大のメリットは体への侵襲(負担)が少ないことです。切らない(開頭しない)ことにより、入院期間も1週間程度と短いので早期に自宅退院が可能です。脳血管内治療は、以下のような病気に対して行います。
- 脳動脈瘤
形状や個々の患者さんの状態に応じて、前述したクリッピング術もしくは血管内治療によるコイル塞栓術かを検討しますが、多くは患者さんの希望に応じて対応することが可能です。技術とデバイスの進歩により、脳血管内治療によるコイル塞栓術の治療成績は向上しており、適応も拡大しています。
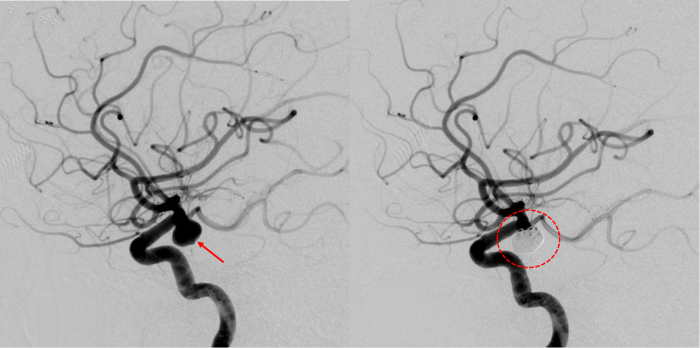
動脈瘤を認めた(左図の矢印)
コイル塞栓術を行った(右図の円内)
- 頚動脈狭窄症
頚動脈狭窄症とは、心臓から脳につながる頚動脈が狭くなる病気です。高血圧、糖尿病などの生活習慣病による動脈硬化を原因として発症し、主な脳梗塞の原因の一つになります。
脳血管内治療ではバルーンカテーテルを使って狭窄している部分を拡張させ、ステントと呼ばれる金属製の筒を血管に留置する頚動脈ステント留置術を行います。
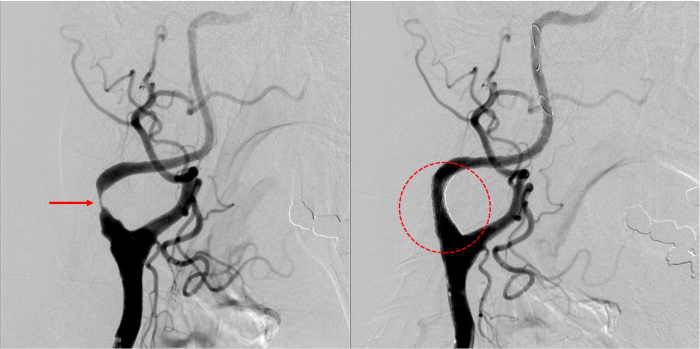
頚動脈に高度の狭窄を認めた(左図の矢印)
ステント留置により狭窄は良好に解除された
(右図の円内)
- 急性期脳主幹動脈閉塞による脳梗塞
主に不整脈が原因でできる血栓(血のかたまり)が、脳の太い血管を急性に閉塞する病気です。脳梗塞の中でも最も重篤になり後遺症が残りやすいため、発症からなるべく早くにtPA(血栓を溶かす薬剤)の投与や、カテーテルにより血栓を回収して血液の流れを再開させる治療を行います。
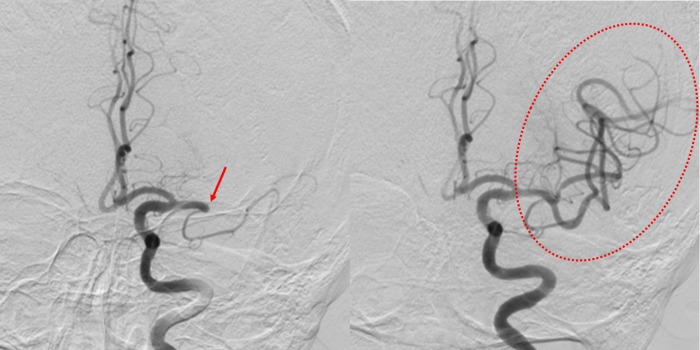
治療前(左図)は矢印の部分で
中大脳動脈が完全に閉塞している
血栓回収を行い、
閉塞した中大脳動脈は再開通した
(右図の円内)
頭部外傷
当院は救命救急センターを有する三次救急医療機関であることから、重症頭部外傷や多発外傷を始めとした様々な頭部外傷患者を診察・治療しています。重症の頭部外傷患者は、まず呼吸・循環管理を行なって全身状態を安定させた後、脳損傷の管理を行ないます。個々の病態にあわせて外科的治療や投薬・全身管理による保存的治療を行なっています。また頭蓋内圧センサーなどのモニタリングを用いて、適切な管理に努めるとともに、各診療科と連携して集学的な治療を行なっています。
てんかん
てんかんは、大脳の神経細胞の電気的活動が乱れることでおこります。てんかんのある人は100人に一人の割合とも言われており、その原因や発作症状はさまざまです。てんかんは発作が起こらない状態を維持することが重要であり、第一に薬物治療が行われます。一方で、てんかんのなかでも外科的治療によって改善が見込まれるタイプのものがあります。てんかん発作の焦点となる部位が切除可能である場合は焦点切除術を、また難治性てんかんにおいて発作症状の緩和・頻度減少を目的に迷走神経刺激装置( VNS )の留置を行います。
手術件数
令和7年(2025年) 手術件数
|
手術名 |
件数 |
|
|---|---|---|
| 脳神経外科的手術の総数 | 231 | |
| 脳腫瘍 | (1)摘出術 | 38 |
| (2)経蝶形骨洞手術 | 8 | |
| (3)広範囲頭蓋底腫瘍切除・再建術 | 3 | |
| 脳血管障害 | (1)破裂動脈瘤 | 8 |
| (2)未破裂動脈瘤 | 11 | |
| (3)脳動静脈奇形 | 3 | |
| (4)頸動脈内膜剥離術 | 7 | |
| (5)バイパス手術 | 8 | |
| (6)高血圧性脳内出血 | ||
| ・開頭血腫除去術 | 14 | |
| ・定位手術 | 0 | |
| ・脳室ドレナージ術 |
0 |
|
| 外傷 | (1)急性硬膜外血腫 | 3 |
| (2)急性硬膜下血腫 |
3 |
|
| (3)減圧開頭術 | 3 | |
| (4)慢性硬膜下血腫 | 37 | |
| 奇形 | (1)頭蓋・脳 | 0 |
| (2)脊髄・脊椎 | 0 | |
| 水頭症 | (1)脳室シャント術 | 12 |
| 脊椎・脊髄 | (1)腫瘍 | 1 |
| (2)動静脈奇形 | 0 | |
| (3)脊髄空洞症 | 0 | |
| 機能的手術 | (1)脳神経減圧術 | 4 |
| (2)てんかん | 0 | |
| 血管内手術 | (1)総数 | 42 |
| (2)動脈瘤塞栓術 | ||
| ・破裂動脈瘤 | 2 | |
| ・未破裂動脈瘤 | 13 | |
| (3)動静脈奇形 | ||
| ・脳 | 0 | |
| (4)閉塞性脳血管障害 | 12 | |
| (内、ステント使用例) | 0 | |
| その他 | 26 | |
令和6年(2024年) 手術件数
|
手術名 |
件数 |
|
|---|---|---|
| 脳神経外科的手術の総数 | 139 | |
| 脳腫瘍 | (1)摘出術 | 19 |
| (2)経蝶形骨洞手術 | 3 | |
| (3)広範囲頭蓋底腫瘍切除・再建術 | 0 | |
| 脳血管障害 | (1)破裂動脈瘤 | 2 |
| (2)未破裂動脈瘤 | 10 | |
| (3)脳動静脈奇形 | 2 | |
| (4)頸動脈内膜剥離術 | 3 | |
| (5)バイパス手術 | 11 | |
| (6)高血圧性脳内出血 | ||
| ・開頭血腫除去術 | 4 | |
| ・定位手術 | 1 | |
| ・脳室ドレナージ術 |
3 |
|
| 外傷 | (1)急性硬膜外血腫 | 2 |
| (2)急性硬膜下血腫 |
4 |
|
| (3)減圧開頭術 | 4 | |
| (4)慢性硬膜下血腫 | 23 | |
| 奇形 | (1)頭蓋・脳 | 0 |
| (2)脊髄・脊椎 | 0 | |
| 水頭症 | (1)脳室シャント術 | 6 |
| 脊椎・脊髄 | (1)腫瘍 | 0 |
| (2)動静脈奇形 | 0 | |
| (3)脊髄空洞症 | 0 | |
| 機能的手術 | (1)脳神経減圧術 | 1 |
| (2)てんかん | 0 | |
| 血管内手術 | (1)総数 | 29 |
| (2)動脈瘤塞栓術 | ||
| ・破裂動脈瘤 | 1 | |
| ・未破裂動脈瘤 | 5 | |
| (3)動静脈奇形 | ||
| ・脳 | 4 | |
| (4)閉塞性脳血管障害 | 16 | |
| (内、ステント使用例) | 0 | |
| その他 | 12 | |
私たちが担当しています ~担当医紹介~
| 職名 | 氏名 | 専門分野 | 資格等 |
|---|---|---|---|
| 部長 |
三上 毅 |
脳神経外科全般 脳血管障害 脳腫瘍 頭蓋底外科治療 |
日本脳神経外科学会専門医・指導医 日本脳卒中学会専門医・指導医 日本脳卒中の外科学会技術指導医 日本てんかん学会専門医・指導医 日本神経内視鏡学会技術認定医 日本がん治療認定医 日本定位機能脳神経外科学会機能的定位脳手術技術認定医 |
| 副部長 |
宮田 圭 |
脳神経外科全般 脳血管内治療 救急 外傷 |
日本脳神経外科学会専門医・指導医 北海道緩和ケア研修会(手稲渓仁会病院主催) 臨床研修指導医講習会 日本脳卒中学会専門医 一般社団法人日本脳卒中学会認定脳卒中専門医 一般社団法人日本脳神経血管内治療学会専門医・指導医 北海道院内臓器移植連絡調整者 日本専門医機構認定救急科専門医 一般社団法人日本救急医学会認定医・専門医・指導医 令和5年度北海道ブロック第2回DMAT技能維持研修 一般社団法人日本脳神経外傷学会認定指導医 |
|
堀田 祥史 |
脳神経外科全般 頭部外傷 |
日本脳神経外科学会専門医・指導医 |
|
| 副医長 |
鈴木 比女 |
脳神経外科全般 てんかん機能外科 脳血管障害 |
日本脳神経外科学会専門医・指導医 日本脳卒中学会専門医 日本てんかん学会専門医 日本小児脳神経外科学会認定医 |
|
坂下 恭也 |
脳神経外科全般 脳血管障害 |
日本脳神経外科学会専門医 日本脳神経血管内治療学会専門医 日本脳卒中学会専門医 |
患者さんへ
再来の患者さん
予約の変更をご希望の場合、診察のみの変更は予約相談電話で承ります。検査の予約変更が必要な場合は、脳神経外科外来へお問い合わせください。
こんなこともしています
完全無剃髪手術
髪の毛は全く切らずに手術します(写真)。脳腫瘍などではナビゲーションシステムを用いて手術をするので、開頭部位も正確に決定することができ髪の毛を切らずに必要最小限の切開で行います。予防的抗生物質は手術当日しか投与しませんが、無剃髪にしたからといって感染は増えません。退院後すぐに社会復帰できるので好評です。
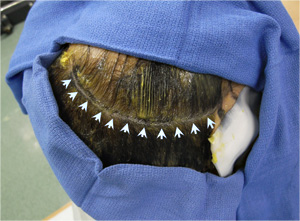
髪の毛を切らずに分けて切開します
開頭術後の開口制限を予防する工夫
脳動脈瘤などの手術でこめかみの部分を開頭すると術直後から口を開けると痛みなどで開口制限が生じます。自然に治る場合が多いのですが時間がかかりますし、治らない場合もあります。そこで、当科では2000年から口腔外科と協同して術後の開口制限を予防すべく、開頭方法の開発、術後の口腔外科的ケア―(開口訓練)などの工夫を行い早期に改善し良好な結果が得られています。
地域連携パス
2008年4月から地域連携診療計画に脳卒中が追加されたのを機に、札幌市脳卒中地域連携パスが構築され当院は計画管理病院として急性期治療の役割を担い地域完結型医療を実践しています。
学会・研究会等発表演題
令和7年(2025年)
|
演題名 |
出題者名 |
所属 |
学会名 |
発表月日 |
発表地 |
|---|---|---|---|---|---|
|
Cerebellar Tremor as an Initial Presentation of Top of the Basilar Syndrome |
Matsunaga S et al. | Sapporo City General Hospital | 12th Korea-Japan Joint Stroke Conference |
2025年 3月7日 |
大阪 |
|
Cerebellar Tremor as an Initial Presentation of Top of the Basilar Syndrome |
Sho Matsunaga, Hime Suzuki, Aya Endo, Yoshifumi Horita, Azusa Nagai, Chika Sato, Yasunori Mito, Takeshi Mikami |
Department of Neurosurgery Sapporo City General Hospital |
12th Korea-Japan Joint Stroke Conference |
2025年 3月8日 |
大阪 |
|
可動性プラークに対して CEAを行った1例 |
遠藤 綾 三上 毅 松永 渉 鈴木 比女 堀田 祥史 |
市立札幌病院 脳神経外科 |
第27回 Skill-building Neurosurgical Conference |
2025年 3月15日 |
札幌 |
| A Case of Contralateral Intraventricular Hemorrhage following STA-MCA Anastomosis for Moyamoya Disease, Leading to Takotsubo Cardiomyopathy. | Suzuki H et al. | Sapporo City General Hospital |
小児脳神経 外科学会 KSPN-JSPN joint session |
2025年 6月7日 |
奈良 |
| Congenital Extraventricular Neurocytoma with Atypical Features in a 3-day-old Neonate | Matsunaga S et al. | Sapporo City General Hospital |
小児脳神経 外科学会 KSPN-JSPN joint session |
2025年 6月8日 |
奈良 |
| 医療連携と脳血管内治療 | 堀田 祥史ら |
市立札幌病院 脳神経外科 |
脳血管疾患連携セミナー |
2025年 6月10日 |
札幌 |
|
脳卒中・てんかん診療に おける当院の取り組み |
三上 毅ら |
市立札幌病院 脳神経外科 |
脳血管疾患連携セミナー |
2025年 6月10日 |
札幌 |
| 脳血管外科セミナー | 鈴木 比女ら |
市立札幌病院 脳神経外科 |
脳血管外科セミナー |
2025年 6月25日 |
札幌 |
|
無症候性血管障害の手術における腎機能障害合併例の治療方針と周術期管理 |
鈴木 比女ら |
市立札幌病院 脳神経外科 |
第43回Mt Fuji Workshop on CVD |
2025年 8月30日 |
東京 |
| 下垂体卒中で発症し急激な経過で再発を認めたaggressive PitNETの一例 |
笹尾 明日翔 秋山 幸功 鈴木 比女 坂下 恭也 堀田 祥史 三上 毅 |
市立札幌病院 脳神経外科 脳神経外科 |
日本脳神経外科学会 第84回学術総会 |
2025年 10月29日 |
横浜 |
令和6年(2024年)
|
演題名 |
出題者名 |
所属 |
学会名 |
発表月日 |
発表地 |
|---|---|---|---|---|---|
|
手術器具.・機器の革新が もたらしたAVM手術の進化 |
三上 毅 |
市立札幌病院 脳神経外科 |
第44回 日本 脳神経外科 コングレス |
2024年 5月11日 |
名古屋 |
|
けいれん発作と鑑別を要し た脳底動脈先端症候群の一 例 |
松永 渉 鈴木 比女 遠藤 綾 堀田 祥史 長井 梓 佐藤 智香 水戸 泰紀 三上 毅 |
市立札幌病院 脳神経外科 |
第56回 北海道医 脳卒中研究会 |
2024年 7月13日 |
札幌 |
|
再灌流障害の治療 |
三上 毅 |
市立札幌病院 脳神経外科 |
第42回The Mt. Fuji Workshop on CVD主催 |
2024年 8月31日 |
札幌 |
|
高齢で発症した脊髄くも膜嚢 胞の1例 |
遠藤 綾 三上 毅 松永 渉 鈴木 比女 堀田 祥史 瀧上 真良 |
市立札幌病院 脳神経外科 |
第84回 日本脳神経外科学会学術総会 | 2024年10月16日 | 横浜 |
|
急性水頭症をきたした後頭蓋 窩の単独性外傷性くも膜下出 血の一幼児例 |
鈴木 比女 瀧上 真良 松永 渉 遠藤 綾 堀田 祥史 三上 毅 |
市立札幌病院 脳神経外科 |
第85回 日本脳神経外科学会学術総会 |
2024年 10月16日 |
横浜 |
| 小脳振戦で発症した脳底動脈先端症候群の一例 |
松永 渉 鈴木 比女 遠藤 綾 堀田 祥史 長井 梓 佐藤 智香 水戸 泰紀 三上 毅 |
市立札幌病院 脳神経外科 |
第83回 日本脳神経外科学会学術総会 |
2024年 10月17日 |
横浜 |
|
脳血行再建術ver.2 手術のピ ットフォールとトレーニング の意義 |
三上 毅 |
市立札幌病院 脳神経外科 |
富永病院 anastomosis Lecture & Hands-on Seminar |
2024年 10月26日 |
大阪 |
| 脳虚血発作を繰り返す高安動脈炎に対して鎖骨下動脈ステント留置術を行い、良好な経過を得た1例 |
堀田 祥史 鈴木 比女 松永 渉 三上 毅 瀧上 真良 |
市立札幌病院 脳神経外科 | 第40回日本脳神経血管内治療学会学術集会 |
2024年 11月21日 |
熊本 |
論文等
令和8年(2026年)
|
論文名 |
著者名 |
所属 |
雑誌名 |
発表年 |
巻 |
ページ |
|||
|---|---|---|---|---|---|---|---|---|---|
| Crystal Violet Staining Facilitates Boundary Recognition in the Removal of Spinal Arachnoid Pathology |
Aya Endo, |
Department of Neurosurgery, Sapporo City General Hospital | NMC Case Rep J | 2026 | 13 | 49 | 54 | ||
| Postoperative Magnetic Resonance Imaging Signal Patterns Predict the Shrinkage of Aneurysms in Large and Giant Intracranial Aneurysms | Hiroki Akiyama 1, Takeshi Mikami 2, Shouhei Noshiro 1, Katsuya Komatsu 3, Nobuhiro Mikuni 3 | 1Department of Neurosurgery, Obihiro Kosei Hospital. 2Department of Neurosurgery, Sapporo City General Hospital. 3Department of Neurosurgery, Sapporo Medical University. |
Neurol Med Chir (Tokyo) | 2026 | 15 | 162 | 169 | ||
| Effect of low-concentration sevoflurane with propofol anesthesia on transcranial motor-evoked potential: a crossover interventional trial |
Shoto Yamada 1, Tomohiro Chaki 2, Rei Enatsu 3, Yusuke Kimura 3, Tomoki Hirahata 4, Yasuhiro Takahashi 3, Ayumu Yamaoka 3, Katsuya Komatsu 3, Yukinori Akiyama 3, Takeshi Mikami 5, Nobuhiro Mikuni 3, Michiaki Yamakage 4 |
1Division of Clinical Engineering, Sapporo Medical University Hospital, South 1, West 16, Chuo-Ku, Sapporo-Shi, Hokkaido, 060-8543, Japan. 2Department of Anesthesiology, Sapporo Medical University School of Medicine, South 1, West 16, Chuo-Ku, Sapporo-Shi, Hokkaido, 060-8543, Japan. chakitomohiro@sapmed.ac.jp. 3Department of Neurosurgery, Sapporo Medical University School of Medicine, South 1, West 16, Chuo-Ku, Sapporo-Shi, Hokkaido, 060-8543, Japan. 4Department of Anesthesiology, Sapporo Medical University School of Medicine, South 1, West 16, Chuo-Ku, Sapporo-Shi, Hokkaido, 060-8543, Japan. 5Department of Neurosurgery, Sapporo City General Hospital, 1-1, North 11, West 13, Chuo-Ku, Sapporo-Shi, Hokkaido, 060-8604, Japan. |
J Anesth |
2026 | 40 | 210 | 220 | ||
| Ultra-late cerebrospinal fluid shunt malfunction following an extended interval of regular follow-up: a case series |
Hime Suzuki 1, Asuka Sasao 2, Kyoya Sakashita 2, Yoshifumi Horita 2, Koji Okuda 3, Takeshi Mikami 2 |
1Department of Neurosurgery, Sapporo City General Hospital, North 11 West 13, Chuo-Ku, Sapporo, Hokkaido, 060-8604, Japan. sc15624@city.sapporo.jp. 2Department of Neurosurgery, Sapporo City General Hospital, North 11 West 13, Chuo-Ku, Sapporo, Hokkaido, 060-8604, Japan. 3Department of Surgery, Sapporo City General Hospital, Sapporo, Hokkaido, Japan. |
Childs Nerv Syst | 2026 | 42 | 150 | |||
令和7年(2025年)
|
論文名 |
著者名 |
所属 |
雑誌名 |
発表年 |
巻 |
ページ |
|||
|---|---|---|---|---|---|---|---|---|---|
| 再灌流障害の治療 | 三上 毅 編 | 市立札幌病院脳神経外科 | The 42nd Meeting of The Mt. Fuji Workshop on CVD講演集. (株)知人社 | 2025 | - | - | |||
| Headache as an Initial Manifestation of Syphilis Infection in a Young Woman | Matsunaga S et al. | Sapporo City General Hospital | NMC Case Rep J | 2025 | 12 | 389 | 394 | ||
| Combined Transcranial and Endonasal Approach for Clipping of a Partially Thrombosed Giant Aneurysm of the Lower Basilar Artery | Saito R, Mikami T at al. | Sapporo Medical University, Sappro City General Hospital | NMC Case Rep J | 2025 | 12 | 59 | 64 | ||
| Actual Circumstances of In-hospital Stroke Set-up Using Rapid Response System for Stroke in the Endovascular Thrombectomy Era |
Takahashi Y, Mikami T et al. |
Sapporo Medical University, Sappro City General Hospital | Neurol Med Chir (Tokyo) | 2025 | 65 | 427 | 434 | ||
| Rheumatoid Meningitis Mimicking Clinical and Radiological Findings of Subarachnoid Hemorrhage: A Case Report and Review of the Literature. | Sasao A, Mikami T et al. | Sapporo Medical University, Sappro City General Hospital | NMC Case Rep J | 2025 | 12 | 203 | 208 | ||
| Visual Evoked Potential Monitoring in Long-term Anesthesia Maintenance and Challenging Environments for Cerebral Arteriovenous Malformation Treatment: A Technical Case Report | Yamada S, Mikami T et al. | Sapporo Medical University, Sappro City General Hospital | NMC Case Rep J | 2025 | 12 | 233 | 239 | ||
| Motor Vehicle Collision Due to Left Hemineglect Associated with a Stroke | Sho Matsunaga, Takeshi Mikami | Department of Neurosurgery, Sapporo City General Hospital | N Engl J Med | 2025 | 393 | e41 | |||
令和6年(2024年)
|
論文名 |
著者名 |
所属 |
雑誌名 |
発表年 |
巻 |
ページ |
|||
|---|---|---|---|---|---|---|---|---|---|
|
Acute hydrocephalus triggered by isolated traumatic subarachnoid hemorrhage in the posterior fossa following mandibular facture in a toddler: a rare case report |
Hime Suzuki 1, Masayoshi Takigami 2, akeshi Mikami 3, |
1Department of Neurosurgery, Sapporo City General Hospital. 2Department of Neurosurgery, Sapporo City General Hospital. 3Department of Neurosurgery, Sapporo City General Hospital. 4Department of Neurosurgery, Sapporo Medical University School of Medicine. |
Child's Nervouis System | 2024 |
40 |
4357 | 4360 | ||
| Congenital extraventricular neurocytoma with atypical features in a 3-day-old neonate. | Matsunaga S, Kimura Y, Akiyama Y, Yamamoto M, Mikuni N. |
Deaprtment of Neurosurgery, Sapporo City General Hospital |
Child’s Nervous System | 2024 |
41 (1) |
64 | |||
| Off-the-job trainingによる手術技術獲得の促進―若手術者によるSTA-MCA bypassの現状― |
山岡 歩 三上 毅 古明地 孝宏 能代 将平 大瀧 雅文 對馬 州一 小松 克也 金相年 秋山 幸功 三國 信啓 |
札幌医科大学 脳神経外科 |
脳卒中の外科 |
2024 |
52 | 433 | 439 | ||
| Comparison of Subsequent Inframalleolar Bypass Surgery and Repeat Endovascular Therapy for Infrapopliteal Restenosis in Patients With Chronic Limb-Threatening Ischemia Undergoing Primary Endovascular Therapy |
Riho Suzuki 1, Katsumi Horiuchi 2, Mitsuyoshi Takahara 4, Naoya Asakawa 1, Hisashi Yokoshiki 1 |
1Department of Cardiology, Sapporo City General Hospital. 2Department of Plastic Surgery, Sapporo City General Hospital. 3Cardiovascular Division, Osaka Police Hospital. 4Department of Metabolic Medicine, Osaka University Graduate School of Medicine. |
JOURNAL OF ENDOVASCULAR THERAPY 1177/152660 2824126773 |
2024 | Aug | Online ahead of print. | - | ||
| Outcomes of revascularization of stenotic inframalleolar lesions in chronic limb-threatening ischemia |
Riho Suzuki 1, Yutaka Dannoura 1, Takao Makino 1, Hisashi Yokoshiki 1 |
1Department of Cardiology, Sapporo City General Hospital. |
Catheterization and cardiovascular interventions |
2024 |
104 (4) |
775 | 781 | ||
| Neurosarcoidosis Complicated by Noncommunicating Hydrocephalus with Atypical Presentation, Diagnosed and Treated with Endoscopic Surgery: A Case Report | Matsunaga S et al. | Sapporo Medical University, Sappro City General Hospital | NMC Case Rep J | 2024 | 11 | 243 | 247 | ||
| Deep learning from head CT scans to predict elevated intracranial pressure. | Sato R, Mikami T et al. | Sapporo Medical University, Sappro City General Hospital | J Neuroimaging | 2024 | 34 | 742 | 749 | ||
令和5年(2023年)
|
論文名 |
著者名 |
所属 |
雑誌名 |
発表年 |
巻 |
ページ |
||
|---|---|---|---|---|---|---|---|---|
| Combined endoscopic endonasal and transcranial approach for internal carotid artery aneurysms: usefulness and safety of endonasal proximal control. |
Sato R, Akiyama Y, Mikami T et al. |
Deopartment of neurosuirgery, Sapporo medical University | Neurosurg Rev | 2023 | 46 | 283 | ||
| Microbleeds Due to Reperfusion Enhance Early Seizures after Carotid Ligation in a Rat Ischemic Model. |
Saito T, Mikami T, Hirano T et la. |
Deopartment of neurosuirgery, Sapporo medical University | Neurol Med Chir (Tokyo) | 2023 | 63 | 228 |
235 |
|
脳神経外科Instagram
脳神経外科Instagram:https://www.instagram.com/sapporo_neurosurg/
運用ポリシー:運用方針(ソーシャルメディアポリシーについて)
Copyright © City of Sapporo All rights Reserved.
